FACTOR.2

学科が多いほど深く、
濃くなるチーム医療教育
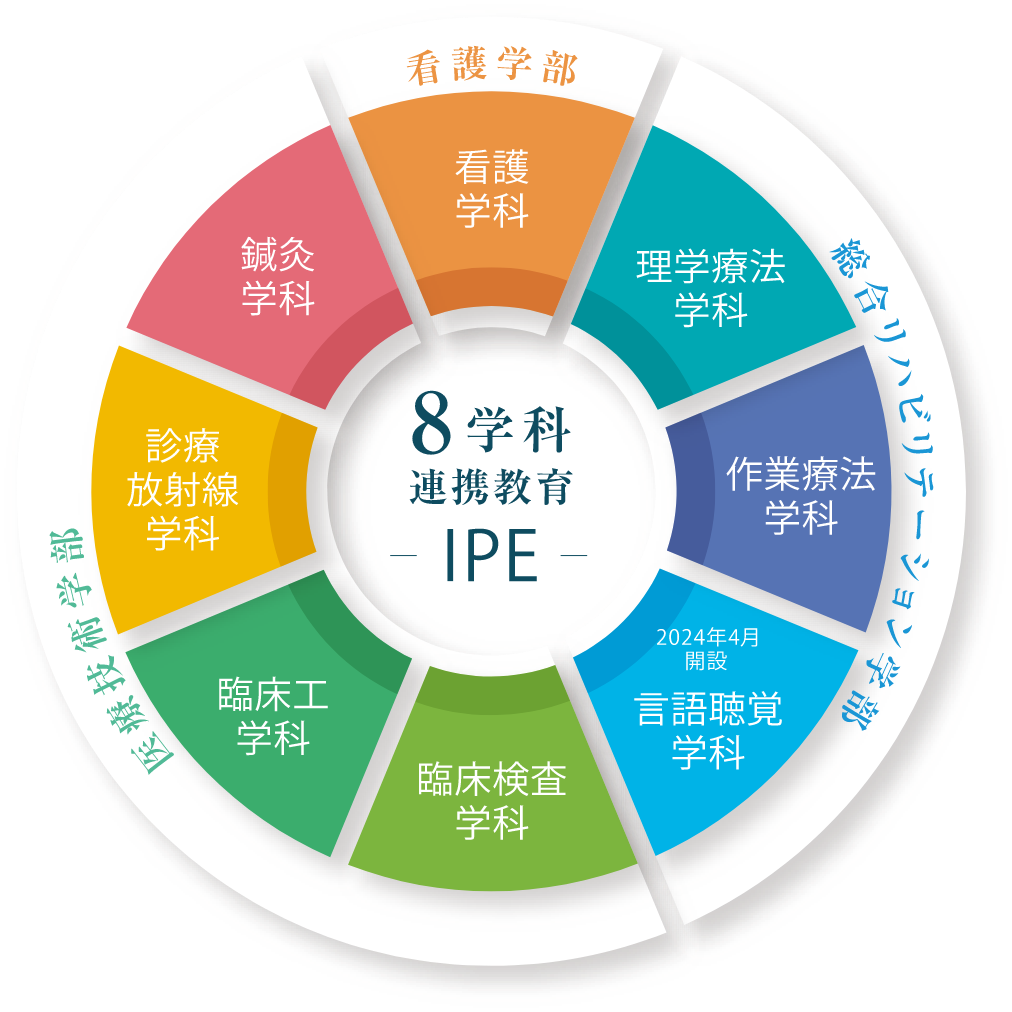
8学科のそろう本学が模擬病院となり、在学中からチーム医療をリアルに学ぶことで、実践力を養います。
8学科連携で学ぶ、超・実践的チーム医療教育
IPE-Inter Professional Education-
〈専門職間連携教育〉
本学では、全学科のカリキュラムにチーム医療の具体的な内容やコミュニケーションの重要性について学ぶ授業が配当されているほか、各学科の専任教員が講義や演習を通して、患者さんへのアプローチ方法についても指導。チーム医療で協働する他の医療分野についても、幅広く理解する学びを展開しています。
POINT12025年春、実践的にチーム医療が学べる「シミュレーションセンター」誕生
T-MIC-Teamwork Medical Innovation Center-
本学のIPE(チーム医療教育)をよりリアルで、実践的で、体系的に行うことができるシミュレーションセンターを設置しました。臨床現場さながらの環境で、シミュレータや各医療機器を使用し、他職種の動きを観察しながら「症例(模擬患者)」にアプローチすることができます。

シミュレーションセンターについて詳しくはこちら

POINT2多職種の教員陣による授業
8学科の教員だけでなく、医師を含めて多種多様な資格を持つ教員が在籍しているため、幅広く医療が学べます。

POINT3病院さながらの「ケースカンファレンス」
大学が「模擬病院」となり、多学科の学生と協働し、チーム医療を実践的に学べるカリキュラム(IPW論)を確立。

本学のチーム医療教育について詳細はこちらから

5つのIPEカリキュラムが連動したチーム医療の学び。
幅広く医療について学び、チーム医療の基礎を築く。
1年次

MBS (Morinomiya Basic Seminar)
医療者に必要な倫理観、基本的なコミュニケーション手法、各医療職の役割について学ぶ科目。早期にさまざまな側面から医療に触れることで、チーム医療を学ぶ土台を作ります。全学科合同で講義を受けるほか、異なる学科の学生同士でチームを組み、与えられた課題に協力して取り組むことでチーム医療の基礎を学んでいきます。

8学科合同チームで、全学科の職種を体験。
1年次

チーム医療見学実習
MBS(Morinomiya Basic Seminar)と同じメンバーでチームを組み、各実習室でそれぞれの職種を一緒に体験します。全学科の職種を実際に体験することで、チーム医療に欠かせない「多職種理解」を深めます。
1年次という早期の段階で、自分自身の医療職や他の医療職、そして医療職間の関連性を理解することで、2年次・3年次のIPEカリキュラムにつなげていきます。

多職種への理解をさらに深め、「医療の共通のことば」を学ぶ。
2年次

医療コミュニケーション
患者さんの話を傾聴することや治療方針の説明など、現場で欠かせないコミュニケーションの手段を学びます。また、チーム医療において医療者間で情報共有やカンファレンスを行うときは、医療の専門用語を用いてコミュニケーションを取るため、医療の共通のことばについても学びます。

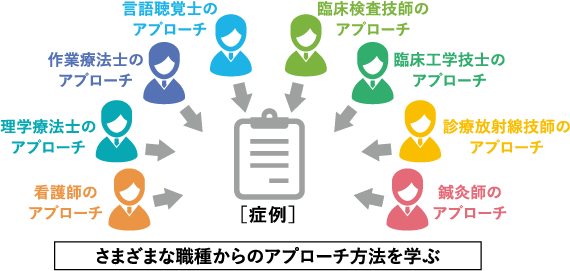
症例への「アプローチ方法の違い」を理解する。
2年次

チーム医療論
3年次のIPW論で行うケースカンファレンスに向けて、さまざまな職種のアプローチ方法を学ぶ科目。提示された「症例(模擬患者)」に対して、医師や看護師・理学療法士・診療放射線技師などの資格を持つ本学の教員が順番に授業をおこない、「その職種としてどのように患者にアプローチするのか」を理解します。
教員による
「模擬カンファレンス」を実施
3年次のIPW論で行う「ケースカンファレンス(症例検討会)」の前に、学生により深く理解してもらうため、チーム医療論の授業の一環として教員がケースカンファレンスのデモンストレーションを行います。現場さながらの雰囲気を目の当たりにすることで、カンファレンスの進め方や意思決定の取り方を学びます。

学科を超えて学生同士がチームを組み、
具体的な症例に応じて意見を出し合いながら、最善のアプローチを考える。
3年次

IPW論 (InterProfessional Work)
医療系総合大学ならではの環境を生かし、学科混成のグループを編成し、症例(模擬患者)をテーマに「ケースカンファレンス(症例検討会)」を行います。他者の意見を聴き、自らの考えを明確に伝える力を養うとともに、チーム内での自身の役割を理解しながら、患者さんへの最善のアプローチ方法について考えていきます。なお、鍼灸学科の学生は、より在宅医療や地域医療などに関する事例検討に重点をおいた形で実施します。
1 多職種の役割理解
自分の職種だけでなく、チームを組む他の医療職について、もう一歩踏み込んで学びます。医療職によって異なるチーム内での役割や専門性を再確認し、ケースカンファレンスに向けて準備します。
▼
2 症例発表&アプローチ方法を検討
症例に基づいて仮想の患者さんへの治療・ケアについて課題が出題されます。多くの学科の学生とカンファレンスを行うために、まずは自身が所属する学科内で治療・ケアの方針を検討します。
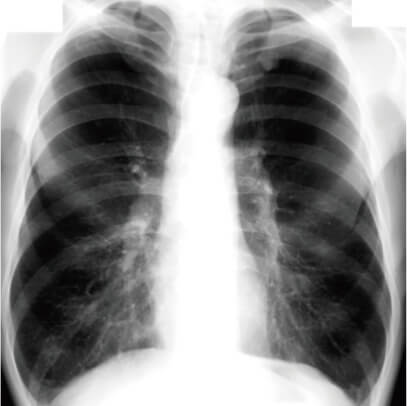
症例(一部抜粋)
- 72歳|男性|無職
- 主訴:労作時呼吸困難、走行困難
- 身長 :167cm
- 体重 :55kg
- 血圧 :148/88mmHg
- 脈拍 :82/分・整
- 胸部X線 :血管影の狭細化、肺の過膨張
- 併存疾患 :気管支喘息(32歳)、糖尿病(56歳)
- 既往歴 :71歳時に転倒による左大腿骨近位部骨折、骨接合術施行
- 治療内容 : 吸入ステロイド、緩下剤、去痰剤、長時間作用性吸入気管支拡張剤、糖尿病薬(DPP4阻害剤)、食事療法(1600Kcal)
- 嗜好品 :喫煙 40本/日×50年 昨年より10本/日、飲酒1合/日×毎日
- 趣味 :読書、スポーツ観戦、盆栽
- 家族構成 :妻(69歳)2人暮らし
- 環境 :大阪郊外の一戸建て(2階建て、現在は1階で生活)
- 本人の意向 :退院後は住み慣れた自宅で過ごしたい
▼
3 ケースカンファレンス[症例検討会]
同じ症例を担当する多学科の学生と合流し、「チーム」を結成。治療やケアのアプローチ方法についてディスカッションを行います。専門領域が異なる中での意見交換は難しいですが、現場で行われるカンファレンスのリアルな感覚を経験します。話し合いは学生主導で行われ、さまざまな意見を集約してチームの方針を決定します。ときには方向性を見失ってしまったり、行き詰ったりすることもありますが、現場経験豊富な教員が適宜フォローできる体制を整えています。

▼
4 プレゼンテーション&フィードバック
ケースカンファレンスの内容をまとめ、症例に対してのアプローチ方法を発表します。教員からの指摘やフィードバック、他のチームの視点や見解を通して学ぶことができる貴重な機会となります。
『安全で質の高い医療を行うにはチーム医療が不可欠です。』
患者さんを中心に考えた安全で質の高い医療を行うには、疾患の治療だけでなく、QOL(生活の質)やADL(日常生活動作)などの向上も考え、社会面、経済面、心理面など多面的に対応することが求められています。このように、多様な医療ニーズに対応するために、多職種が連携するチーム医療は欠かせません。チーム医療では、各専門スタッフが協働し、それぞれのスキルを最大限に発揮することが求められます。

前川 佳敬 教授(医師/医学博士)
卒業生VOICE
在学中のリアルな学びが、
チーム医療の現場で役立っています。
現場でこそ、多職種間で情報共有し、助け合う
地方独立行政法人 大阪府立病院機構 大阪急性期・総合医療センター/看護師
「各医療職のアプローチ方法が異なるからこそ助け合いができる」、医療現場で重要なこの考えを実践するには多職種への理解が必要です。森ノ宮医療大学では、授業だけでなく、さまざまなイベントを通じて他学科と交流があり、友達の友達とつながることも。そのような環境で多職種理解を深め、チーム意識をもつことの大切さを学びました。現在勤務している病院でも、多職種間で相談しやすい環境が整えられています。例えば、患者さんへスムーズに離床を進めていくうえでのポイントを理学療法士に相談したり、使用している医療機器でわからないことがあると臨床工学技士に詳しく教えてもらったり。今まさに、助け合いながらそれぞれのスキルを最大限発揮することで、質の高い医療を行うことができています。

勝原 舞桜さん
[2023年3月卒業/大阪府・八尾高等学校出身]
一歩先の情報を他職種へ共有することを大切に
八尾はぁとふる病院/理学療法士
チーム医療でのリハビリテーション職の役割は、主に現状のADL(日常生活動作)を把握、また身体機能の予後の見通しをたて、他職種へ情報共有すること。現在は、心臓リハビリテーションに携わっており、心不全の再発予防や内部障がいの患者さんのリスクを、看護師や作業療法士へ共有することを心がけています。IPEカリキュラムのおかげで、リスクを多職種で共有するだけではなく、その回避や抑制を協働で行っていく提案をするなど、チーム全体で患者さんを支える意識が身につきました。また、在学中はバレーボール部に所属しており、全学科の学生と交流がありました。他職種の視点から話を聞きたいことがあれば、今でも連絡を取り合うことが多々あります。これはワンキャンパスの医療系総合大学を卒業した魅力の一つ。これからもこの絆を大切に、臨床の現場で生かしていきたいです。

和阪 主税さん
[2020年3月卒業/大阪府・枚方高等学校出身]
他職種の考えていることを理解し、よりよい「チーム医療」へ
地方独立行政法人 大阪市民病院機構 大阪市立総合医療センター/臨床工学技士
森ノ宮医療大学で一番成長できたのは、他職種の考えをくみとることができるようになったこと。IPEカリキュラムのケースカンファレンスを通じて、他職種と臨床工学技士では患者さんを診る角度が違っていること、だからこそチームで医療を提供することに大きな意味があることを学びました。また合わせて、オープンキャンパス学生スタッフや臨床工学科のクラス委員長の経験を通してコミュニケーション力も養うことができました。実際の医療現場、例えば透析治療の場合、透析を始めてしまうと身動きに制限がかかってしまいます。そこで、看護師や理学療法士などの他職種からのアプローチを予測し、それを踏まえたうえでコミュニケーションをとると、迅速に優先順位をつけ透析を行うタイミングを考えることができます。チーム医療の学びがあったからこそ、多職種とうまく連携できていると強く感じています。

中村 蓮さん
[2022年3月卒業/大阪府・香里丘高等学校出身]
